近年「在宅医療」を取り上げる映画やドラマも増え、徐々にその認知度は高まりつつある。新型コロナウイルスの影響により、病院や介護施設で面会が難しいことから、在宅医療を希望する人も増えたという。
「これまでは1年間で100人以上を看取っていましたが、コロナ以降は30人増えて130人。面会がいかに大事だったか痛感しています。面会の時間があれば病院でいいけど、今はそれが難しいため在宅医療を選ぶ人も増えました」
こう話すのは『納得できる最期のための「在宅死」という選択』(大和書房)の著者で、在宅での看取りに10年以上関わり、現在は年間100人以上の看取りをしている向日葵クリニックの在宅医療専門医・中村明澄医師。
「生き方にも、逝き方にも正解はない」と説く中村医師は、在宅医療の末に自宅等で亡くなる「在宅死」という選択があることを知ってほしいと願っている。
今回、中村医師に在宅医療について、お金の問題、在宅医療を望む当事者・家族の心構え、在宅死を望む場合に必要なことを聞いた。
在宅医の道を選んだ医師の覚悟
中村医師は研修医時代、在宅医療を望む患者がいたものの、地域に「在宅医」がいないことで、願いを叶えられなかった経験から、「病院ではない場所での医療の可能性を」と在宅医療に携わる決断をした。
24時間365日休みなく働き、「『家で過ごせてよかった』とその一言が聞ければうれしい。その言葉で日々生きている」と患者の言葉が原動力だと明かす中村医師。

「最期の時間をより人らしくしてもらうために、自分ができることを一生懸命やって10年走り続けてきました。(私が院長を務める向日葵クリニックは)常勤医が私しかいないので、いつでも連絡を受けられるようにしています。
この生活も慣れました。25年前に医者になったときに最初に勤めた病院での経験と専門分野によって自分の生活がある程度、犠牲になることを覚悟した上で選びました。自分のプライベートを犠牲にしてもやりたいから選んでいます」
そんな中村医師は先日、「家で最期を迎えたいがん終末期の患者」と「入院させて治療や手術に望みを託したい家族」の板挟みになり、奔走したという。
「残り僅かな時間で無理やり入院したり、コロナの影響で面会もできず家族にも会えない状況を作り出すのは悲しいこと」だとし、「自分の命の残された時間や病状の正しい理解が本人にも家族にも必要」と話す。
患者が家で過ごすことを望むのであれば全力でサポートする中村医師。
在宅医療専門医であるが、在宅医療や在宅死を勧めているわけではなく、「選択肢の一つ」だと前置きする。
最期は病院の方が安心するという人もいるはず。自分自身がどこで最期を迎えるか、どう最期を迎えたいか、在宅医療や在宅死があることを踏まえ、自身や家族と一緒に“最期”を考えていってほしいと思いを述べた。
在宅医療ってなに?
在宅医療とは、医師の指示のもと、専門知識を持った医療職が連携して在宅医療者のために自宅などで行う医療のこと。患者の自宅のほか、老人ホームや高齢者住宅も含まれる。
「できるだけ家で過ごしたい」「家族みんなで看取ってあげたい」という希望を叶えるために在宅医療はある。

選択肢の対象となるのは「ひとりで通院することが難しい人」。
寝たきりの人だけでなく、足腰が悪かったり、認知症だったり、待合室で待つことが難しい人も年齢に関係なく対象になる。「通院が難しい」と感じてきたら、まずは掛かりつけの病院や診療所、地域包括支援センターに相談する。
「がん終末期の人」や「やっぱり家で過ごしたい」も対象に。特に「がん終末期」の人は、急に状態が変化することもあるため、在宅医療を導入したいと考えたら、即退院手続きを取り、在宅医療の初診を受けるといったスピードが求められる。
病状や治療内容にもよるが、在宅医療は病院にいるときと変わらない治療を受けられ、必要な場合は病院で検査や治療も受けられる。在宅医療が合わなければ入院などに変更することも可能だという。
中村医師も「人の気持ちが変わることは当たり前です。例えば、在宅医療は『介助がなければトイレに自由に行けない』と想像したとしても、実際にそうなった時に“それでも家で過ごしたい”と思えるか。気持ちは変わるものなので、患者さんの気持ちの変化にはついていきたい」と話す。
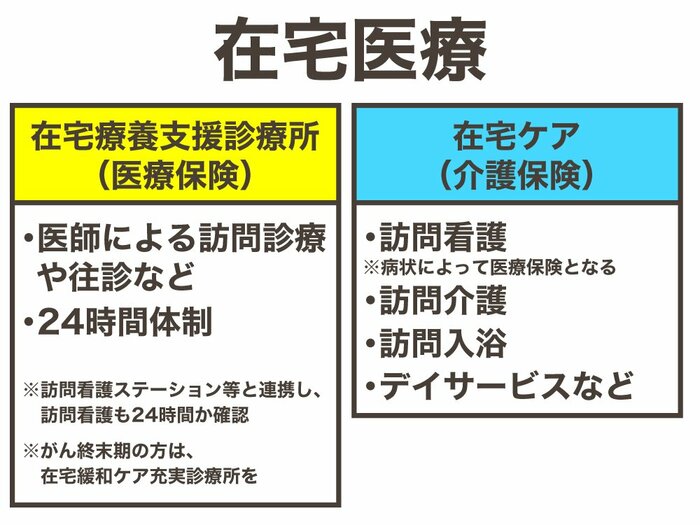
こうした在宅医療に対応するのが24時間、訪問診療や往診を行う「在宅療養支援診療所」や訪問看護、訪問介護、訪問入浴などのサービスを指す「在宅ケア」。
「在宅療養支援診療所」の中でも、複数の医師(医療機関)で協力して24時間365日対応する体制の診療所は「機能強化型在宅療養支援診療所」と2012年より認可された。
そんな在宅医療のメリットは「自由」なこと。家に帰ることで精神的に安定したり、好きなテレビを見たり音楽を聴いたり、面会の制限もないので会いたい人に会える。
一方で、在宅医療は家族のサポートも大事であり、捉え方によって異なるが、食事の用意や服薬の補助、トイレケアなどを負担に感じ、それらを「デメリット」と思う人も。
また、在宅医療は緊急時の対応までに時間を要したり、家族が不安に思うこともある。そうした場合は、無理せず病院で過ごした方がいいという。
家族が不安に思う“看取りの合図”も在宅医はしっかりと教えてくれる。時期が来たら「呼吸が止まったら連絡を」と在宅医は家族たちに告げる。在宅医も死亡診断書を書くことができるため、自宅で亡くなっても警察が来ることはない。
「呼吸が止まった」と連絡があって駆け付けたら、息をしていたこともあったそうだが、それも問題ないという。

さらに「おひとり様」も希望すれば在宅医療は可能だという。
ただ、病院のようにナースコールをすれば看護師が来てモノを取ってくれたり、おむつを替えてもらうことを頻繁にはできない。おむつが汚れても看護師、介護士らが来るまで待つ、といった不自由さが気にならない人であれば可能。
家族は遠方で暮らし、自分の家で最期を迎えたい「おひとり様」も、家族の理解が必要になるため、なかなかハードルは高いようだ。中村医師も完全な一人暮らしで最期まで本当に1人で看取った患者は3人しかいないそう。
もし「おひとり様」が1人の際に亡くなったとしても、医師や看護師らチームで患者を見守ったため、決して1人ではなく「孤独死」ではないと中村医師は言う。
住まいが戸建てでもマンションでも、どこに住んでいても在宅医療は受けられ、中村医師も「必要があればどこにでも行きます」と話す。ベッドを置くスペースなども、モノを動かすことはあっても、リフォームの必要はないそうだ。
在宅医療はどれくらいお金がかかる?
在宅医療となると、お金の心配をする人も多いだろう。今回は中村医師の向日葵クリニックを例に在宅医療にかかるお金を見ていく。
ただし、病状や診療所の種別によって変わるため、在宅医療を望む場合は各診療所で確認したり、地域包括支援センターやケアマネジャーに相談してほしい。
向日葵クリニックでは、医療費は75歳(医療保険の自己負担が1割)の場合、月2回の訪問診療で約6400円~7200円(※病状によって異なる)になる。ほかに、薬代などもかかる。
医療保険の「高額療養費制度」を利用すれば、年齢や収入ごとに設定された上限額を超えた場合、申請すればその超えた金額は支給される。

介護保険サービスを利用する場合は、ケアマネジャーへの情報提供を行うため、月に約600円(介護保険の自己負担が1割の場合)がかかる。
自宅での療養は介護保険サービスの利用が大きな支えになり、活用することで、一緒に過ごす家族の負担も軽減される。
収入に応じて負担額は異なるが、定められた支給限度額の範囲内であれば、自己負担割合で介護保険サービスを利用できる。超えた場合は自費となるが、「高額介護サービス費」もあり、申請すればお金が戻ってくる。
通院の時間や費用、在宅医療の費用を比較し、経済的・時間的な問題を踏まえて、どうしたいのか決めてほしいという。
もし、在宅医療を望むのなら…
現在、70%以上が病院で亡くなっている。ひと昔前は80%が在宅死を望んでいたが、家族のカタチが変化したことで、自宅で最期を迎えられない人が増加した。
「在宅医療の認知が低いため、選択肢にも入らないのが残念。家で亡くなることが一番いいとは思っておりませんが、家で過ごせるという選択肢があることを知らないのは避けたい」
「在宅医療」があることを知り、自分がどんな場所で最期を過ごしたいか、それを元気なうちに考えてほしいと中村医師は訴える。

より深く考えられる人は延命治療を望むのかどうかも考え、家族にも伝えておくことが大事。
家族も不安など思いをしっかり伝え、よりベストな選択を元気なうちに専門機関に相談するなどして備えておくことで“ベストな最期”を過ごせる。
もし在宅医療を望んだ場合、一番大切なのは「何を大切にして最期を過ごしたいか」ということ。ただし当事者の希望を叶えるために、家族が犠牲になることはあってはならない。だからこそ、介護保険サービスなどを利用して「ベスト」な最期を選んでいく。
この「ベスト」についても「できる限りが大切」で完璧な最期を求めすぎず、「ぼちぼち、よかった」と思えるくらいがいいそう。
中村医師は在宅死を選ぶことも、病院で亡くなることも、どちらの選択肢も「間違いではない」と話す。生き方も多様な時代、自分の逝き方や最期を過ごす場所を自分で選ぶことも、その生き方につながっていくのかもしれない。

中村明澄
在宅医療専門医・家庭医療専門医・緩和医療認定医。国立病院機構東京医療センター総合内科、筑波大学附属病院総合診療科を経て、2012年に千葉市の在宅医療を担う向日葵ホームクリニックを継承。2017年に千葉県八千代市に移転し、「向日葵クリニック」として新規開業。緩和ケア・終末期医療に力をいれ、年間100人以上の患者の看取りに関わっている。





