シリーズ「名医のいる相談室」では、各分野の専門医が病気の予防法や対処法など健康に関する悩みをわかりやすく解説。
前回に続いてリウマチ性疾患のエキスパート、慶應義塾大学名誉教授の竹内勤先生が、リウマチの最新治療法や予防について詳しく解説する。

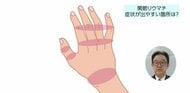
まずは3ヶ月以内に「抗リウマチ薬」
関節リウマチの治療法は大きく分けると、
・症状を取る「対症療法」
・関節リウマチの炎症を根本から止める「抗リウマチ薬」という薬による治療があります。
まずは薬による治療が特に早期の場合はとても重要です。
痛みを取る治療としては、非ステロイド系抗炎症薬とかステロイド薬といった対症療法があります。症状を取るためには重要ですが、それだけでは関節破壊の進行は止められません。
体の炎症もなかなか止められません。
そこで絶対的に必要な薬というのが「抗リウマチ薬」という薬です。

抗リウマチ薬を最初から使うことが重要で、一番最初に症状が出てからできれば3ヶ月以内にこの抗リウマチ薬を使う。
そうすると抗リウマチ薬の効果も良いし、関節破壊の進行も食い止められると言われています。
まず一番最初に使う抗リウマチ薬は、従来から使われていた口から飲む抗リウマチ薬で、代表が「メトトレキサート」という薬です。

通常はこれで治療するのが一番最初のステップになります。
「メトトレキサート」は肺に病気があると使えないとか、使いにくい患者さんもいるので、その方たちには「サラゾスルファピリジン」とか、日本で使われている「ブシラミン」、世界的には「レフルノミド」といったいくつかの薬があり、これらは昔から使われていた口から飲む薬です。

「生物学的製剤」と「JAK阻害剤」
それに対して少し新しい形の薬として「生物学的製剤」というのがあります。
非常に強力な関節破壊を止める力、炎症を止める力があります。
従来の薬と違うのは、点滴あるいは皮下注射で使うところです。

従来型の例えば「メトトレキサート」が効果不十分であった時に使います。
ですので、第2段階の薬というふうに考えていただいて結構です。
そして、最も新しく開発された薬が「JAK阻害剤」という薬です。
生物学的製剤と同じくらいの効果があると言われていて、しかも口から飲む薬なので、点滴する必要も無く、皮下注射する必要も無く、これまでの「メトトレキサート」と同じように口から飲むことができます。

ただしこれは新しい薬なので、安全性については世界的にいろいろな観点で、生物学的製剤と同じくらいの安全性があるのかどうかという研究が行われています。
早期治療は薬が中心になり、その時の薬として忘れてならないのは「抗リウマチ薬」ということになります。
治療の第2段階は手術
薬で関節破壊が食い止められない方たちがいます。
あるいは10年前にリウマチになった方では、昔の炎症のために骨が壊れているというケースもあります。
そのような時には関節の形を整えたり、人工関節に入れ替えたりすると、それまであった痛みや機能障害がかなり良くなるということが知られています。
膝とか股関節のような大きな人工関節は、治療の進歩によって減ってきています。
ところが依然として手術の件数が下がっていかない関節に、手の指、足の指の変形というのがあります。

足だと、つま先立ちができないといったところを整える手術、外反母趾がひどくなってしまったような関節の形を変える手術は今も行われています。
昔は人工関節置換術、最近は小さな関節の形を変える関節形成術などが行われています。
発症リスクを高める喫煙とストレス
予防という観点から言いますと、代表的なのは禁煙です。
これは全ての方というよりも、遺伝的な背景のある方、リウマチになりやすい白血球の型を持っている方は、喫煙するとそのリスクが無い人と比べて数十倍になると言われています。

白血球のリウマチになりやすいリスクというのは、日本人の多くを見積もって3~4割になると言われているので、珍しい体質ではありません。
もしリウマチになってしまった場合は、喫煙を続けると病気が重症化しやすいと言われているので、リウマチにならない予防法としては、たばこは1本でも少ない方が良い、できれば吸わない方が良い。それが第一の予防法です。

もう一つの予防法は、免疫に刺激になるようなことはリウマチの発症リスクになります。
例えば、副鼻腔炎、蓄膿、歯周病、長引く気管支炎などです。
「○○炎」という病気は治す必要があります。

意外かもしれませんが、精神・神経的なストレス、例えば、身内に不幸があったなど、非常に強い精神・神経的ストレスが起こった後もリウマチのきっかけになると言われています。
骨折などの機械的ストレス、感染症や妊娠出産などの免疫系ストレス、身内の不幸など精神・神経的ストレスがリウマチを起こすきっかけになります。

現代社会ではストレスはいろいろなところにあり、それを避けるのは難しいし、自分では避けられない精神的ストレスというのもあるので、予防法として注意に繋がるかはわかりませんが、悪くなるきっかけになることは念頭に置いて頂いた方が良いと思います。
リハビリ体操
リハビリも非常に重要な治療の手段です。
リウマチの炎症が強い時期は、関節に腫れや痛みが起こるので患者さんは動けなくなります。
そうするとどうしても筋肉の力が弱くなり、腱の力が弱くなります。
関節炎が長い間続き、筋力あるいは腱の力が前と同じ状態でなくなります。

しかし、リウマチの炎症が強い時期にリハビリをやってしまうと、かえって関節、骨に負担がかかってしまい良くありません。
薬でリウマチの炎症が静まって、治まった段階からリハビリを開始するのが一番良いと言われています。
専門家の先生にリハビリ指導を頂くのも良いですし、自分でリハビリをするのもありだと思います。

リハビリ体操というのがあるので、それを入手して自分で1日例えば30分と時間を決めてリハビリすることが関節の機能の回復に有効です。
昔は身近な難病とも呼ばれていて、痛み止めしかなかった時代は痛みを止めるだけの治療でした。
ところが最近、抗リウマチ治療が進歩してきますと、炎症を止め、関節破壊を止めることができるようになったので、治らない難病というよりは、寛解を目指せる治療の時代が来ました。
従って今は、皆さんは寛解を目指して、関節破壊の無いリウマチという状況を達成することができるようになりました。
大きな治療法の進歩だと思います。
*慶応病院の受診には紹介状が必要です。
また竹内先生は現在、新規の患者は受けていません。
動画はこちら↓