パーキンソン病は、世界でもっとも急速に増加している神経変性疾患だ。
1990年から2016年で患者数は約2.4倍増で全世界で600万人以上に上る。
日本での有病率は、10万人あたり100人から180人程度だが、高齢になるほど有病率が上昇し、85から89歳でピークとなる。
男性と女性では、男性が女性の約1.5倍程度多い。
神経変性疾患の中では、アルツハイマー病に次いで多い。
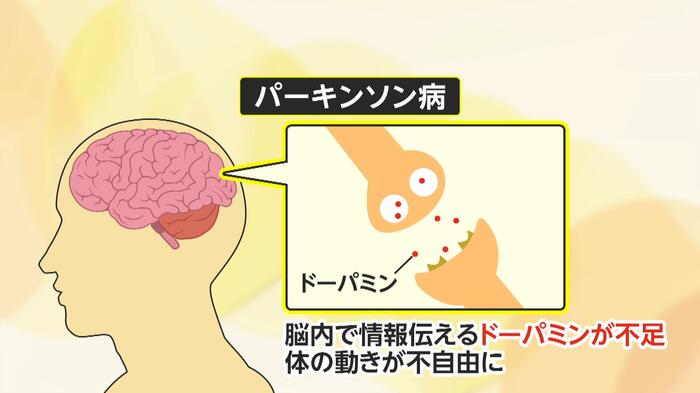
パーキンソン病になると、脳の中のドパミン神経が障害され、体をスムーズに動かすために必要なドパミンが不足する。
ドパミンは運動の調節に重要な神経伝達物質で、意欲や気分などにも関わっている。
東京慈恵会医科大学病院で、パーキンソン病の診療を行っている脳神経内科の作田健一医師は、治療の柱として、薬物療法、運動療法・リハビリテーション、そして患者と家族への教育・支援が重要だと話す。
特に、病院だけでなく、セラピスト、看護師、ケアマネジャー、介護スタッフ、そして家族がチームとなって支えていくことが大切だという。

東京慈恵会医科大学病院 脳神経内科 作田健一医師:
パーキンソン病と診断される方は年々増えています。診断を受けると、多くの方が「どれくらいで動けなくなってしまうのか」と不安を感じますが、すぐに寝たきりになるような病気ではありません。適切な治療と支援を続けることで、長く生活の質を保つことが期待できます。
パーキンソン病は、αシヌクレインというたんぱく質の異常な蓄積に関連して、ドパミンをつくる神経細胞が障害され、ドパミンが不足していく病気です。なぜαシヌクレインがうまく処理されずに蓄積するのかは、まだ十分には分かっていません。現在は、主に薬物療法を中心に、不足しているドパミン機能を補いながら、症状を改善し、日常生活を送りやすくする治療を行っています。
パーキンソン病の主な症状には、動作が遅くなる運動緩慢、筋肉がこわばる筋強剛、手足がふるえる振戦、姿勢保持障害といった運動症状がある。これに加えて、抑うつや不安、睡眠障害、便秘、排尿障害、嗅覚低下などの非運動症状がみられることもある。
運動症状が目立つ前から、便秘や嗅覚低下、REM睡眠行動異常症などが先行することも知られている。
作田医師によれば、初期には書いた字が小さくなる小字症、顔の表情が乏しくなる仮面様顔貌、歩くときの腕の振りが小さくなるといった変化、動作全体がゆっくりになる、といった変化で発病に気づくことがあるそうだ。
パーキンソン病の治療最前線は?
さて、治療の最前線はどうなっているのか?
まず診断では、症状や診察所見をもとに総合的に判断される。
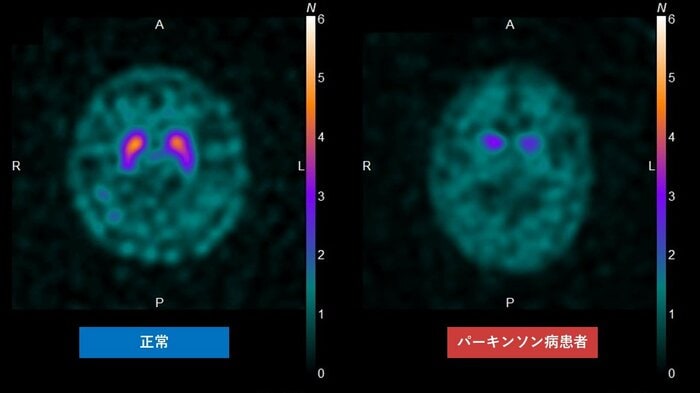
そのうえで、診断を補助する検査として、ドパミントランスポーターシンチグラフィ(DATスキャン)が用いられることがある。
これはドパミン神経終末の機能低下を可視化する検査で、特に診断が難しい場合に役立つそうだ。ただし、この検査だけでパーキンソン病を確定するわけではない。そのほか、心筋MIBGシンチグラフィや嗅覚検査などが参考にされることもあるという。
パーキンソン病と診断された場合、治療の中心となるのが薬物療法だ。
もっとも効果が高い薬剤はLードパ、すなわちレボドパである。これは脳内でドパミンに変換され、不足を補う。ほかにも、ドパミン受容体を刺激するドパミンアゴニストや、ドパミンの分解を抑えるMAO-B阻害薬などが使われる場合もある。
一方で、病気が進行すると、薬の効果が続く時間が短くなり、1日の中で症状が変動するようになることがある。
次の服薬前に症状が悪化するウェアリングオフや、薬が効きすぎたときに体が勝手に動いてしまうジスキネジアがみられることもある。これらは薬の量だけでなく、病気の進行そのものとも関係しているという。
東京慈恵会医科大学病院 脳神経内科 作田健一医師:
病気が進んでいくと、薬の調整は次第に難しくなります。単純に量を増やせばよいというわけではなく、薬の効いている時間が短くなったり、効き方に波が出たりすることがあります。ジスキネジアやウェアリングオフは、薬剤の影響だけではなく、病気の進行に伴って起こる面も大きいと考えられます。
薬物療法だけでは十分なコントロールが難しくなった場合には、デバイス補助療法や外科的治療が検討される。代表的なものがDBS(脳深部刺激療法)だ。胸部の皮下に刺激装置を埋め込み、脳の深部に留置した電極を通じて電気刺激を与えることで、異常な神経回路の働きを調整する。
薬の調整だけでは生活の質を保ちにくくなった場合に、専門医が適応を慎重に判断する。
日本では保険適用で手術を受けることができる。
東京慈恵会医科大学病院 脳神経内科 作田健一医師:
DBSは、以前はかなり進行した段階で検討されることが多かった治療ですが、最近では、運動合併症のために生活の質が低下し始めた段階で適応を考えることもあります。薬だけでは日常生活に支障が大きくなってきたとき、治療の選択肢のひとつになります。
薬物療法以外にも運動やリハビリが病気の進行を遅らせたり、症状の悪化を防ぐ効果があることが分かってきている。

作田医師は、1日30分程度の散歩だけでも効果があると指摘する。バランス訓練、転倒予防指導、発声練習のほかにも、パーキンソン体操などもある。
こうした運動を行った結果、病気の進行が緩やかになり、脳萎縮が抑えられることを示した研究結果もあるそうだ。
最後に、もっとも大事な点が、患者と家族、医療・介護スタッフがチームとなってサポートしていく体制の構築だという。
パーキンソン病では、体が思うように動かないことによる不安や落ち込み、生活上の困りごとが生じやすくなる。そのため、薬やリハビリだけでなく、心理的な支援や介護体制の整備も欠かせない。介護保険や難病医療費助成制度などを活用しながら、早い段階から生活支援につなげていくことが重要だという。
そして今、再生医療にも新たな動きが出ている。
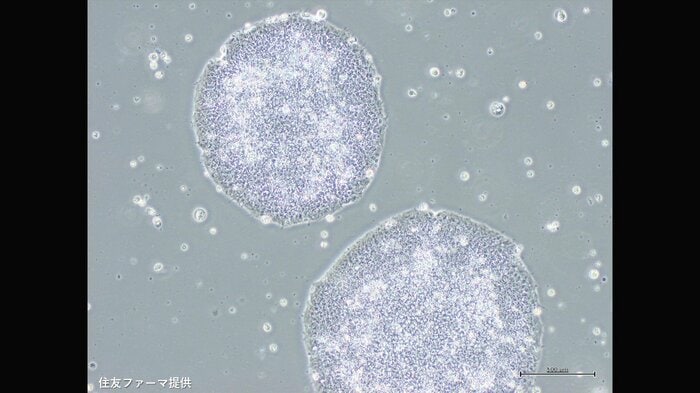
2026年3月、厚生労働省は、人工多能性幹細胞(iPS細胞)を使ったパーキンソン病の再生医療製品 「アムシェプリ」を条件・期限付きで製造販売を承認した。iPS細胞を用いた再生医療製品としては世界初の承認となる。
アムシェプリは患者の脳にiPS細胞からつくったドパミン神経のもとになる細胞を移植する。今後、有効性と安全性についてさらに検証が進められることになるが、これまでにない新しい治療の選択肢として注目されている。
「有効性や安全性の確認、さらに実際の医療現場でどのように使われていくかについては、今後も検討が必要です。それでも、病気の進行を止める治療がまだない中で、患者さんや家族にとって大きな希望となる可能性があります。」と作田医師は語る。