シリーズ「名医のいる相談室」では、各分野の専門医が病気の予防法や対処法など健康に関する悩みをわかりやすく解説。
今回は白内障治療の最前線で多くの患者を救っている「大内雅之アイクリニック」院長、大内雅之先生が、加齢とともに避けられなくなる白内障について詳しく解説する。

「白内障」と「緑内障」の違い
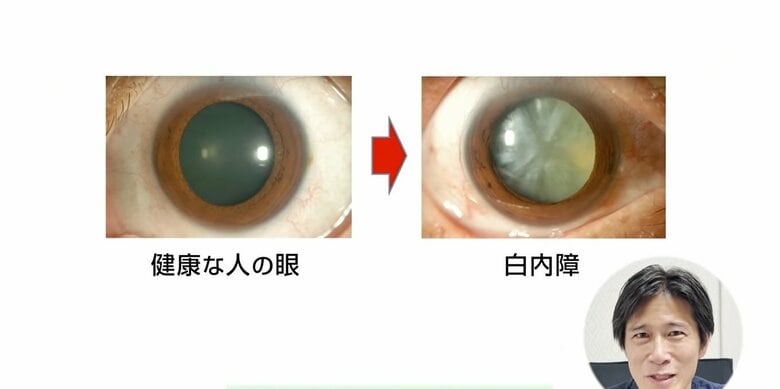
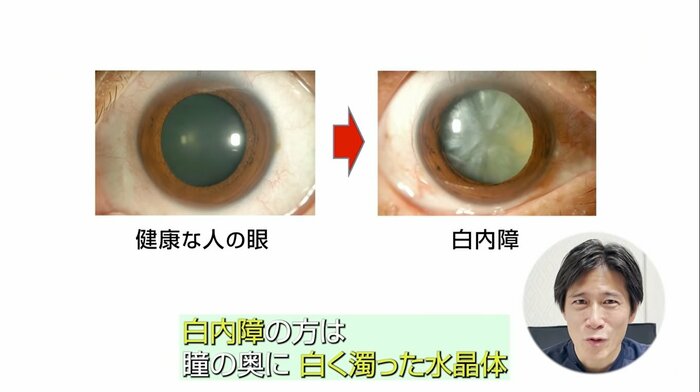
「白内障」は、目の中の”水晶体”というレンズの働きをするものが濁ってくるために、その濁ったレンズを通して見なくてはいけない。それにより見えにくくなる病気です。
「緑内障」は名前は似ていますが全く異なる病気で、目の奥にある視神経という神経が痛んでくることで視野、見える範囲が欠けてくる病気です。
白内障の方は、健康な目と比べると、瞳の奥に白く濁った水晶体があります。
白内障の症状は、「かすむ」「まぶしい」あるいは逆に「暗く見える」、「片目で見ても二重三重にものが見える」、さらにはあまり知られていませんが「近視化する」こともあります。
短い期間で眼鏡がどんどん合わなくなってくる、そして「一時的に近くが見やすくなる」といった症状を呈することもあります。

また、足元が見え辛いということから転んでしまうリスクが高くなります。
そうすると骨折などのリスクが高くなるので、車いす生活になってしまう危険があります。
特に70歳を超えると8割ぐらい、80歳以上になると程度の差はありますが、ほぼ100%の人が白内障を発症していると言われています。

白内障は緊急性のある病気ではありませんが、きちんと治している人とそうでない人では、認知症になるリスクが約3倍違うというデータがあります。

白内障の原因となりやすい人
水晶体はタンパク質でできた透明のレンズですが、タンパク質が変性して濁ってきます。
タンパク質の変性というと、身近なところでは「生卵」が「目玉焼き」や「卵焼き」になります。
これは熱変性で変わってくるわけですが、「目玉焼き」にいくら薬や調味料をかけても元の透明な白身には戻りません。
同じように水晶体も一度濁ってしまうと、元の透明には戻りません。

変性する原因としては、基本的には加齢による変化ですが、これに「糖尿病」や「紫外線」「酸化」「食事」「薬物」なども間接的には関係しているかと思われます。
年齢に伴って水晶体が濁ってくる「加齢性白内障」の人が圧倒的に多いんですが、ほかにも「外傷」「糖尿病」も影響します。特に最近糖尿病は30代~40代の罹患が多いと聞いていますので、そういった方は若年でも白内障を発症するリスクは高いわけです。
それから「強度近視」。極端に近視の強い方は白内障が早く発症することが知られています。
それともう一つ、特に日本で増えているのがアトピー性皮膚炎に合併するものです。
アトピー性皮膚炎の患者が増えているので、それに合併する白内障患者、若年の患者さんが私どものクリニックにも増えています。

アトピー性皮膚炎の方が白内障を発症するメカニズムは、そもそも目の中の組織に少し変化が起きているということと、かゆいのでかいたり、叩いたりしてしまうということ。
また、若い頃からステロイド剤を使うことが白内障のリスクになっています。
どれが一番の原因かはまだわかっていません。

ただ注意が必要なのは、新型コロナウイルスの肺炎でステロイド剤を使って治療することがありますが、そのような短期の使用で白内障が発症するということはありません。
これはまた別に考える必要があります。
治療は「手術」
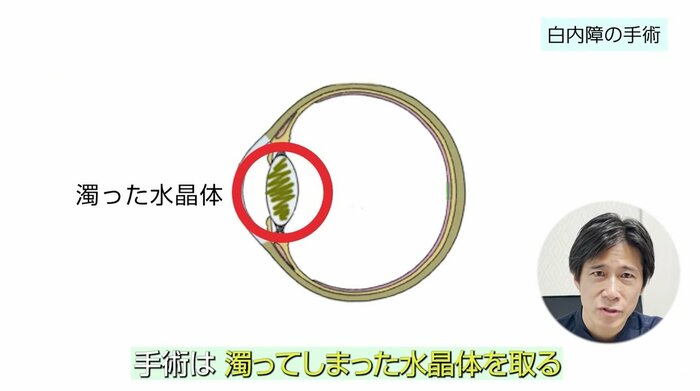
白内障は、手術が唯一の治療法です。
一度濁ってしまった水晶体は、薬やその他の方法で元に戻すことはできませんので、取ってしまわなくてはいけません。

白内障の治療薬で「点眼液」が処方されていますが、症例によっては進行を遅らせるということが研究レベルで言われているからです。
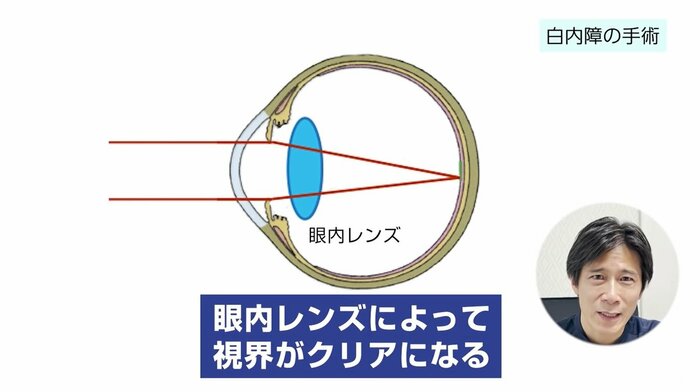
手術は、濁ってしまった水晶体を取ります。
水晶体を取ると、映像や光は目の中に入ってきますが、レンズ(水晶体)が無いためにピントが大きくずれてしまいます。
その代わりに「眼内レンズ」と呼ばれる人工のレンズを移植します。
つまり、濁った水晶体を取って、代わりに眼内レンズを移植することで、視界がクリアになります。
これが白内障の手術です。
実際に手術が行われているのは10~20分程度です。
ただ、長い間かかって濁ったものを1日できれいなレンズに入れ替えるわけですから、明るさや色が少し変わることをはじめは気にされる方もいます。
これは時間と共に脳がアジャスト(調整)してきます。
これは元の見え方に近付いたということなので、心配する必要はありません。
進化する「眼内レンズ」
従来使われていた眼内レンズは「単焦点レンズ」というもので、遠く・近く・中間のどこか1カ所にピントが合うレンズでした。
ですので、遠くに合わせた場合は、手元を見るときは老眼鏡が必要でしたが、最近は「多焦点眼内レンズ」というものが出てきました。
これは、遠くと近くの2カ所、あるいは、遠く・中間・近くの3カ所に合う、「2焦点」もしくは「3焦点」の眼内レンズが出てきたわけです。

これを使うと、手術後は眼鏡をかけずに遠くも近くもよく見える快適な生活が得られるようになります。
ただし、この「多焦点眼内レンズ」を使った治療は、すべてが健康保険ではまかなえず、一部は自己負担になります。
レーシックを受けた人も手術できる?
レーシック手術を受けた方でも白内障の手術は受けられますが、白内障手術で入れる眼内レンズにはたくさんの度数があり、それぞれの患者さんにあった度数を入れなくてはいけません。
この度数を決めるための検査と計算が、レーシックを受けた方は非常に難しくなります。
術後の屈折(ピント)が予想よりも少しずれる可能性が高くなります。

そのために、レーシックを受けた患者さん用の計算式が多くの研究者から発表されていますが、レーシックを受けていない方と同じようにはいきません。
レーシックが始まった頃に手術を受けた方が、最近続々と白内障の年齢になってきていますので、眼内レンズの世界では非常に大きな問題となっています。
私どものクリニックでは最近、手術中に水晶体を取った後、眼内レンズを入れる前に、目の中の屈折(ピント)を測定して、眼内レンズの度数を決める機械を導入しました。
これによって、レーシックなどの影響を受けずに正確な手術ができるようになりました。

眼内レンズの度数は、その人の職業やライフスタイル、それまでの屈折の矯正方法によって異なります。
ですので、手術前に必ず執刀医、手術をしてくださる先生と十分に相談をして、ご自身が術後どの距離をメインに見たいのか、あるいは全ての距離を見たいのか、どういう眼内レンズを選びたいのか、十分に話し合いができるところで診療を受けることがポイントです。

ビタミン摂取と禁煙
白内障は生活習慣病ではないので、ここに気をつければ白内障を予防できるという決定的なものはありません。
しかし、目の健康は体の健康と深く関わるので、バランスのとれた食生活、眼のために積極的にとりたいのはビタミン。
ビタミンAは網膜の細胞の活性や代謝に必要になるものですし、ビタミンB群は眼の中の血流に関係しています。そして、ビタミンCは抗酸化剤として働いてくれます。

さらに言うと、「たばこを避ける」「紫外線対策をする」なども眼の健康には役立ちます。
これらの予防をしても白内障を避けられるわけではないので、この病気については治療法が確立しているので、適切な時期に適切な医療機関で治療を受けるのが最も大切なことだと思います。
動画はこちら↓