「すべてをさらけ出すから伝えてほしい」
植込み型の補助人工心臓「VAD(バド)」を装着した容子さんに取材ではじめて出会ったのは今から3年前。
VAD(Ventricular Assist device) は2011年から保険適用となり、年間の新規植込み患者数は150~160人。心臓移植を待つ患者の多くはこの機械を体に埋め込み、人によっては自宅で生活しつつ移植を待っているのだ。
「こんにちは〜♪」と明るく親しみやすい笑顔で迎えてくれた容子さんのお腹からは 補助人工心臓のケーブルが出ていて、それがバッテリーにつながっていた。

元気に見えるがバッテリーが切れれば命にかかわる。
その不安たるやどれほどだろうか。
容子さんは私と同じ年齢で、子をもつ母。ついつい話がはずみ、気がつくと3時間近くが経過していた。
容子さんが紹介してくれたバド仲間の通称クマさんにも出会った。

彼らは明るい。SNSで患者同士がつながり井戸端会議ならぬ、井戸“バド”会議をオンラインで開催し、お互いの不安や悩みを語り合ったり、移植医療の普及啓発のために自らイベントを企画したり・・・。

「自分は今後どうなるかわからない、でも、すべてをさらけ出すから放送で伝えて欲しい」と言ってくれた。「この現状をテレビで伝えたい」と。
患者さんたちに共通するのは、移植が社会の中でまだまだ理解されていないという強い危機感なのだ。
全く先が見えない取材
取材カメラは容子さんの自宅にも入り、家族や両親との生活ぶりを映し、さらに体調が悪くなり苦しい時もその姿を自ら映像に収めてくれた。取材開始当時、移植が受けられるまでの平均年数は約5年(今はもっと長い)。先が全く見えない取材となった。
容子さんは41才の時、息苦しさを感じ病院に行くと、拡張型心筋症と診断された。拡張型心筋症は心臓が肥大し、血液を送り出す心臓のポンプ機能が低下してしまう原因不明の難病だ。

子育てをしながら治療をつづけていたが、心臓移植しか助かる道はないと言われ、バドを入れて待機することになった。
「自分は誰かが亡くなるのを待っているのか?それは私のエゴではないのか」
「そこまでして生きる価値があるのか」と悩むこともあったという。
バドのケーブルが皮膚を貫通する部分=刺入部(しにゅうぶ)は炎症が起きやすく、日々の消毒が欠かせない。
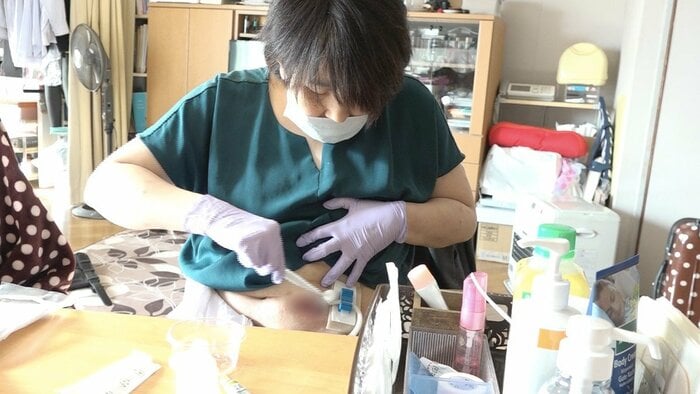
容子さんもクマさんも、「もし移植を受けられずに自分が脳死になったら、使える臓器はすべて使って欲しい」とドナーカードを肌身離さず持っている。
実際、バドをつけた移植待機患者は血栓ができやすく、それにより脳死になり、逆に臓器を提供する側になることもあるのだ。
命がつながる喜びの一方で、その心臓とともに生きてきたドナーへの複雑な思いが交錯する。
2つの思いは同じ強さを持って出会う
世論調査では、臓器を提供したいと答えた人は約4割(平成29年内閣府・移植医療に関する世論調査)。忘れてはいけないのは、移植医療の大前提はドナー本人、あるいは家族による「善意の提供」であるということ。そして、提供したくないという人の権利もきちんと尊重される。
私がこれまで取材した中で、提供した家族の多くは、「自分の愛する人の体の一部が誰かの中で生きていることが、希望につながっている」と話す。そして、移植を受けた人も、感謝の気持ちを忘れる日はないし、その人の分まで精一杯生きしようとしている。
誰かの死を前提にしてはいるが、実は2つの思いは等しく同じ強さをもって出会うのが、移植ではないだろうか。
心臓移植では、年間80例ほどのドナーに対して、880人以上が待機している現状がある。
世界の流れから取り残された日本
1997年日本で臓器移植法が施行され、脳死となった人からの臓器提供が可能になった。
世界で初めて臓器移植手術が行われたのは1960年代。しかし、人間が持つ免疫が“異物”を排除しようとするため、移植された臓器がうまく生着しなかった。それを変えたのが1983年のシクロスポリンの登場だ。シクロスポリンとは、拒絶反応をおさえる免疫抑制剤で、これにより移植した臓器の生着率は飛躍的に上がり、世界各国では臓器移植が一般医療として定着していった。
ところが、日本はその流れから取り残された。
その要因は様々だが、1997年の法施行は大きな一歩であり、移植以外に助かる道がない患者たちや、移植を受けられずに亡くなった人の家族たちは涙を流して喜んだ。
私は入社当初、1990年に担当したある取材がきっかけで移植医療に興味をもち長年取材を続けてきた。あまり知られていないが、日本では1980年から、角膜及び腎臓の移植に関する法律に基づき心停止下で腎臓と角膜が提供可能になっている。取材でインタビューしたのは、腎臓移植を受け体調が劇的に回復した女性の患者。涙を流しながら喜び、『腎臓を提供してくれたドナーの方にこの場(テレビ)を借りて御礼を申し上げたい』と語った。
テレビはこの社会的な医療の一助となるのではないか、そう思った。
施行から23年の現状
法律施行から23年たった今、日本の現状はどうなっているのだろうか。
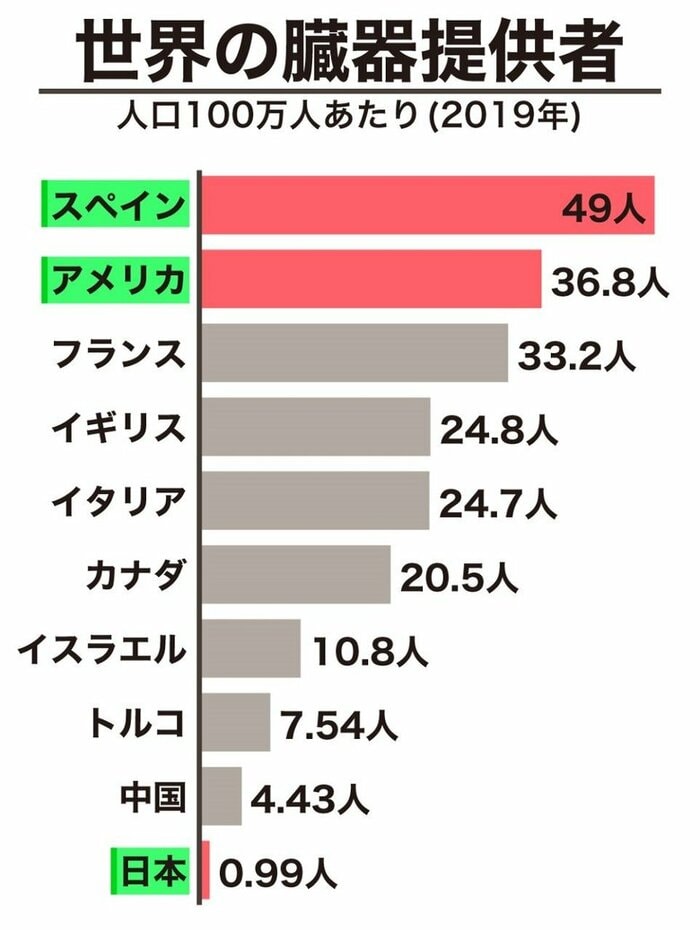
確かに脳死からの臓器提供は行われている。善意に基づくため、数を競うものではないが、2019年の人口100万人あたりの世界の臓器提供者=ドナーの数を見ると、一番多いのはスペインで、49人、続いてアメリカで36.8人、日本はというと0.99人。はっきり言って少ない。
日本では2019年、98人が脳死から臓器を提供し過去最多。2010年の法改正後から増えてはいる。
提供の条件は、当初の法律では、①本人が生前に ②書面で意思を示し ③かつ家族が反対しなかった場合のみ臓器提供ができた。その後2010年の法改正で、本人の意思がわからなくても家族が同意すれば提供が可能となった。
これで諸外国とほぼ同じルールになった。
(因みにヨーロッパ諸国の多くは「提供したくない人」が意思表示するオプトアウト方式)
では、なぜ日本ではこんなに臓器提供が少ないのか。
「死のあり方も家族に委ねる」日本
日本は、脳死=人の死としている諸外国と違い、今も心臓の停止をもって死としている。しかし、移植を前提とした臓器提供のときだけ、その人にとって「脳死が人の死」となる。私に言わせればこれはとても疑問が残る制度で、そうなると本人意思が不明の場合、提供を決めるのは家族、つまり「死のあり方も家族に委ねている」ことになる。
もちろん、脳死の判断は、臓器移植法に基づく脳死判定項目をすべて満たさないかぎりは下されない。それでも家族にとっては重い決断だ。
普及啓発もまだまだ足りていない。健康なうちから万が一のときのことを考えておくことが重要で、本人の意向を家族が把握していれば決断はしやすい。実際、家族が知らなかったために提供できなかったケースもある。
意思が尊重されるために、健康保険証や運転免許証の裏に記載ができるようになっているが、記入率は12.7%(平成29年内閣府・移植医療に関する世論調査)。意思決定をするための判断材料は足りているだろうか?

さらに、病院側の負担も大きく、6時間あけて2回実施する脳死判定、その後の臓器の摘出、移植するチームの受け入れなど、時間・労力ともに相当なものだ。
そのためか、全国に900近くある提供施設のうち、体制が整っていないと答えている病院が半数近い。制度はできても、うまく回っていないのが現状だ。
臓器移植の"リアル"を伝える
取材先でよく投げかけられる言葉がある。
『なぜあなたたちは脳死移植第1例の時は鬼のように報道したのに、その後はほとんどやらないのですか?』
プライバシーの問題で取材しにくい点もあるのだが、それでも確かに少ない。だからこそ、臓器移植の“リアル”を伝え続けたい。それが患者さんの願いでもあるのだから。
容子さんとクマさんを追った11月15日、22日放送の「ザ・ノンフィクション」では、3年間の取材のすえ、容子さんについにドナーが現れ、その後の生活ぶりも伝えた。

冒頭紹介したクマさんは、補助人工心臓をブリッジとして、今も移植を待っている。クマさんにもいつか必ずドナーが現れると信じている。

ドナー、患者、家族、医師、コーディネーター・・・さまざまな人の思いが交わりあって、やっとつながる命のリレーを、「伝える」ことで少しでも前に進められたらと思う。
【執筆:フジテレビ CSR推進部長 木幡美子】
【グラフ作成:イラストレータ・さいとうひさし】
「ザ・ノンフィクション 私、生きてもいいですか~心臓移植を待つ夫婦の1000日~」は、FODで配信中 。





