臓器移植法が施行されて2022年で25年となるが、日本は海外に比べてドナーが極端に少なく、今も海外での移植に頼らざるを得ない現状がある。臓器移植でしか救えない命を守るため、私たちには何が必要なのか?
“海外頼み”心臓移植の現状
母・佐藤清香さん:
あおちゃん、お母さんだよ。大丈夫だよ
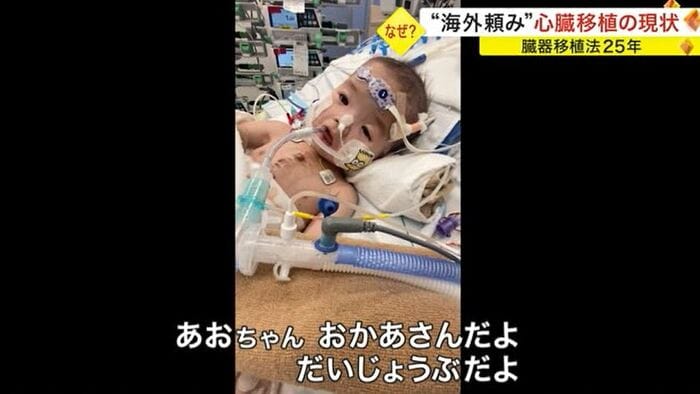
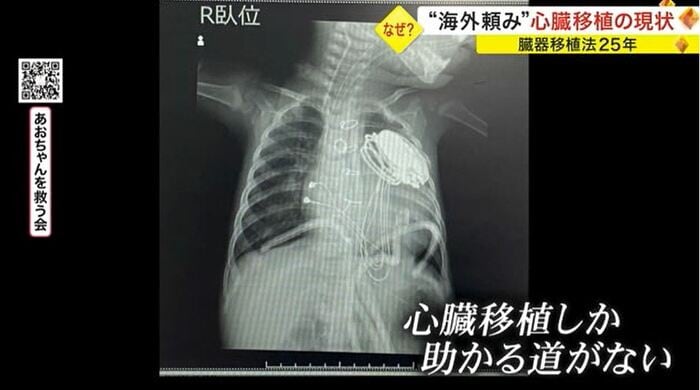
佐藤葵ちゃん(1歳)。生まれた直後に「先天性心疾患」と診断された。わずか1年で4度の手術を受けたものの「重症心不全」となり、主治医から「心臓移植しか助かる道がない」と告げられた。
母・佐藤清香さん:
皆さんの力で生きるチャンスをください。よろしくお願いいたします

一刻を争うため、葵ちゃんの両親は日本よりドナーが多いアメリカでの心臓移植を決断した。手術や渡航に必要な費用は5億3000万円。いち家庭に負担できる額ではなく、両親と支援者は募金に希望を託した。支援の輪は全国に広がり、両親が卒業した東北大学がある仙台市でも募金が呼びかけられた。
そして、アメリカでの心臓移植を目指すのは葵ちゃんだけではない。五十嵐好乃さん(10歳)。2021年、拡張型心筋症と診断され、両親は好乃さんを救うために募金によるアメリカでの心臓移植を目指している。目標金額は5億4000万円。莫大な費用というハードルを超えてまで海外での移植を目指す背景には、日本の臓器移植の厳しい現実がある。

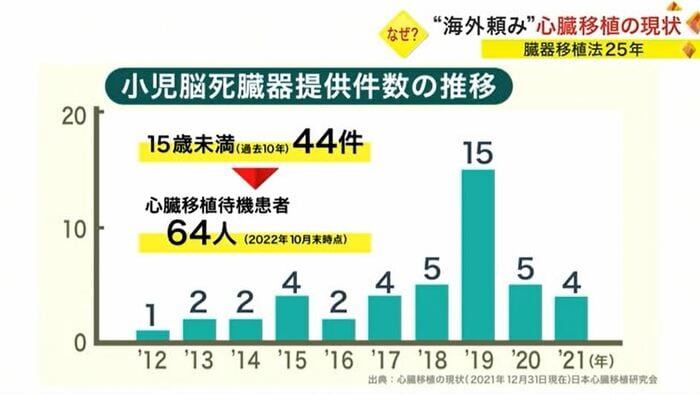
こちらは、国内における15歳未満の「脳死」による心臓の提供件数。過去10年であわせて44件。これに対し、2022年10月末時点で心臓移植を待つ患者は64人います。
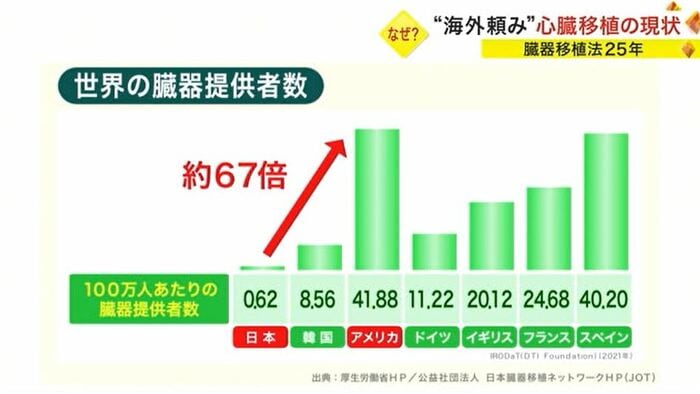
国別の100万人あたりのドナーを見ると、日本が0.62人に対し、アメリカは41.88人と67倍を超えていて、臓器移植法が施行されても心臓移植のためには海外に渡るしかないという状況が続いている。
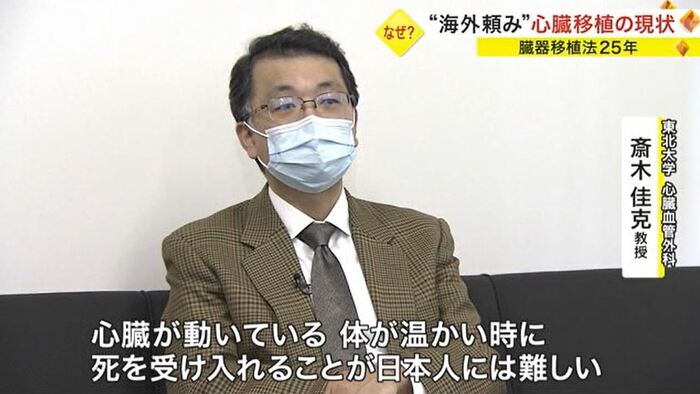
なぜ、日本では臓器提供が進まないのか。心臓の移植手術に携わる東北大学の斎木医師は、理由の一つとして日本人の死生観が関係していると考えている。
東北大学心臓血管外科 斎木佳克 教授:
死生観、死の定義。臓器移植法が制定された時、脳死という概念が初めて法的に認められたが心臓が動いている、体がまだ温かいときに死を受け入れることが日本人には難しい面がある
救われた命 臓器移植の未来
梅島三環子 アナウンサー:
こんにちは~お久しぶりです
横山由宇人さん(17歳)。由宇人さんは「拡張型心筋症」を患い、5歳の時にアメリカで心臓移植を受けた。手術から10年以上経ち、今は高校生。
横山由宇人さん:
今、元気に過ごせているのが本当にありがたいと思っていますし、私の胸の中には別の人が入っていると思って、その人と一緒に歩んでいくと考えています

父親の慎也さんは、当時をこう振り返る。
父・横山慎也さん:
医師から渡航する手段もあると聞いた時に、息子の命がたとえ1%でも助かる方法を知ってしまった親としては、そこに懸けたいと。全国の皆さまに土下座しても助けたい思いだったので、あの時の決断は間違っていなかったと思う

由宇人さんは、渡米して1カ月ほどで移植を受けることができた。
父・横山慎也さん:
このままこの子、この病院でしか世間を知らずに終わってしまうのかなと思うと、本当に毎日、親としてどう彼と接していいか悩んでいたし、そこに来て、移植が成功したと。彼がいる未来に行けたことが本当にうれしかった
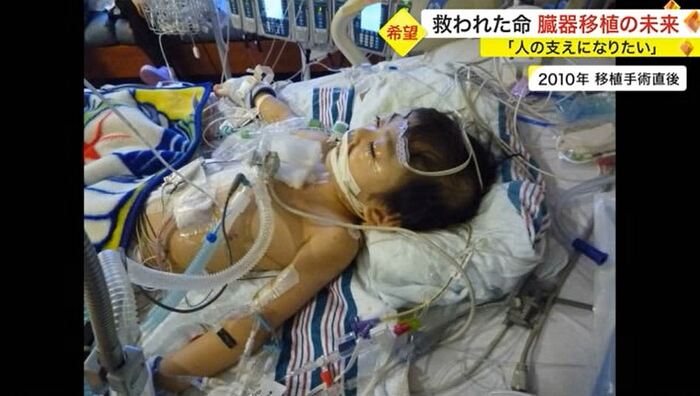
手術は成功したが、今も免疫抑制剤の服用を続け、心臓に負担をかけないよう生活への制限もある。生きる意味と向き合いながら日々を過ごした、由宇人さん。2023年の春からは宮城県内の大学へ進学することが決まった。
横山由宇人さん:
たくさんの方々に助けてもらったので恩返しというわけではないが、人の支えになるように心理学の勉強をしていきたいと思っています

臓器移植法の施行から25年。斎木医師は法改正の必要性を指摘しつつ、危機感を共有することで国内での移植医療の可能性は広がっていくと考えている。
東北大学心臓血管外科 斎木佳克 教授:
小児においては、心臓移植が唯一の命を救うための治療。劇的に件数を変えるならさらなる法の改正が必要と思う。欧米諸国を見ても亡くなった(脳死)方が現れたら、原則移植の対象者となる。そうなると臓器提供が当たり前という社会風土になる。このままではいけないと医療関係者のみならず厚生労働省、政府も認識しているので、きっと変わる時が来ると期待しています

佐藤葵ちゃんの手術に向けた募金は目標額に達したため、12月12日に終了しました。
五十嵐好乃さんへの募金については現在も継続しています。問い合わせは「このちゃんを救う会044-223-6412」まで。
(仙台放送)
