12月特集は「こんなはずじゃなかった…コロナの1年」。新型コロナウイルスの感染拡大で病院は感染者の対応に追われている。それにもかかわらず、病院の半数以上が赤字経営に陥るなど、苦境に直面していることをご存じだろうか。
病院の約半数が継続的な赤字に
これは「日本病院会」「全日本病院協会」「日本医療法人協会」の3病院団体が合同で行った、アンケート調査で判明した。調査はコロナ禍が病院経営に与える影響の把握を目的としていて、2020年度第2四半期(7月~9月)の現状を、1533病院の回答を参考に分析している。
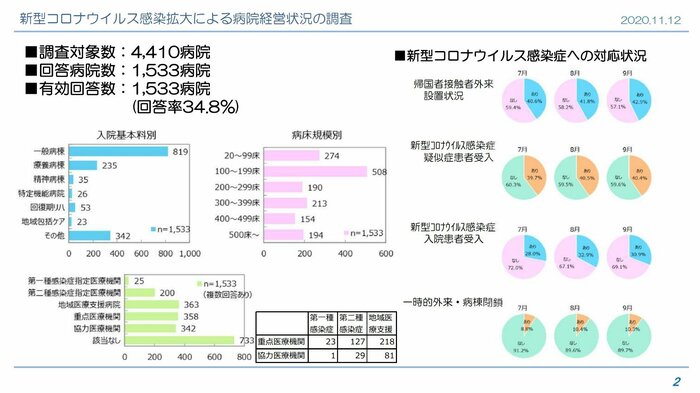
調査ではまず、医業の経営収支を月ごとに聞いていて、有効回答が得られた全病院(1460病院)の赤字・黒字の割合を示している。それを見ると、2020年7月は53.8%が赤字、46.2%が黒字、8月は48.6%が赤字、51.4%が黒字、9月は52.0%が赤字、48.0%が黒字になっている。
2019年7月は38.2%が赤字、8月は31.6%が赤字、9月は56.6%が赤字なので、去年より経営が悪化していることが分かる。
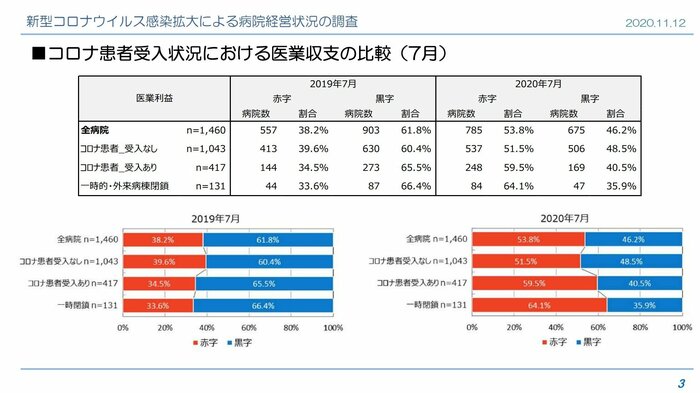
さらに、コロナ患者を受け入れた病院や一時閉鎖した病院の経営状況はより厳しくなっていて、月によっては病院の60~70%が赤字となっている。
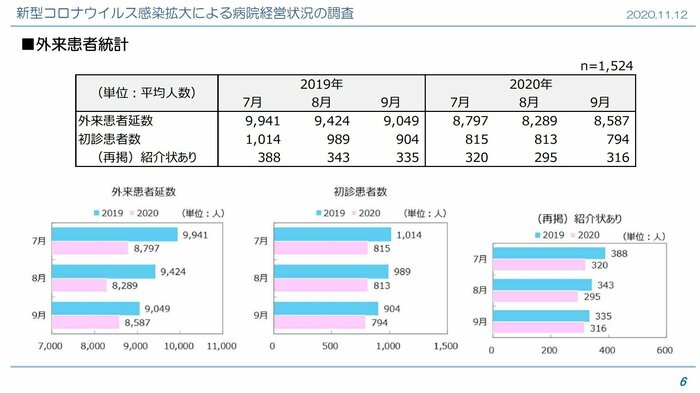
調査ではこのほか、外来患者数や入院患者数、手術・検査件数などが減少傾向で、コロナ対応に追われていることが分かる。医療のひっ迫が言われる中でなぜ経営が悪化するのか?そして経営悪化が続くと、病院にはどんな影響が出てくるのだろうか。
日本病院会の相澤孝夫会長に、実情を伺った。
通常の医療を削らざるを得ない状況
ーーコロナ禍で赤字の病院が増えているのはなぜ?
病院は新型コロナウイルスだけに対応すればいいのではなく、通常の医療を求める人にも対応しなければなりません。本来は両立しなければならないのですが、コロナ禍では通常の医療提供を削らざるを得ない状況にあるため、経営は厳しくなります。

ーー収入減の主な要因は?
一つは手術の後ろ倒しです。仮に、患者が新型コロナの感染者や濃厚接触者だった場合は院内に感染を持ち込む可能性もあるので、安全策として、遅らせてもよい手術は延期する傾向にあります。また、感染者への対応を充実させるため、新型コロナ専用の病床を用意するところも多いです。そこが空床の場合は収入がなくなるので、赤字になります。
このほか、新型コロナは「これ」という症状がなく、診察に訪れた病院で感染が発覚することも考えられます。国民の意識として、病院に感染リスクを感じるところもあるのではないでしょうか。こうしたことに加えて、診察用の防護服などにはコストもかかってきます。
人手不足から「医療崩壊」の可能性も
ーー経営難が続くと医療体制に影響は出る?
私たちの仕事は医療を提供することで、病院に来られた患者に最善を尽くすのは義務です。病院は地域に必要な施設なので、借り入れをしてでも、医療体制を維持しようとはするでしょう。影響が出るとすれば、医療従事者のモチベーションの部分でしょうか。
医療従事者たちはコロナ禍がいつまで続くか分からない中、ストレスや不安を抱えて、業務にあたってくれています。その状況で、仮に給与などを削るとなれば、辞める人がいてもおかしくない。そうすると新型コロナだけではなく、通常の医療の対応も手薄になりかねません。結果的には、人手不足による医療崩壊につながることも考えられると思います。

ーーコロナ禍の影響を受けやすい医療分野はある?
診療科だと、小児科や耳鼻科は患者数が激減していますね。要因としては、自宅で様子を見る家庭が増えていることと、感染対策の徹底で感染数が減っていることが考えられます。
また、医療従事者の感染などが発生した病院は、感染者を診察している病院に比べても、経営状況の回復が遅い傾向にあります。実際に5月頃にそうした事態となり、12月になっても回復できていないところもあります。この理由は個人的な類推でしかないのですが、そういう病院を拒否・回避するような心理が、国民にあるのではないかと思っています。
ーー医療従事者の不満などは聞かれている?
金銭的な部分は把握していませんが、「病院内で忙しいところ、忙しくないところが分かれて働き方や支援の調整が難しい」という声はあります。日本の医療は専門性が高く、診療科も分かれているので、ある分野の医師が別の分野を支援するのは難しいところがあります。患者が激減した科もあるので、忙しさの差に不協和音が起きることもあるようです。
実際の医療現場では、ご高齢の感染者も増え、生活支援が必要な患者の入院も増えています。新型コロナ対応に加えて、多疾患を有する高齢の患者の対応も大変だとも聞いています。また、感染症の専門でない病院に訪れた患者が陽性となると、転院先がなかなか見つからないこともあり、医療従事者は自らを恥じ入る思いになることもあるようです。
コロナ対応をすると収入面の悪化は避けられないが、給与面を削減したりすると医療従事者のモチベーションが下がってしまう可能性もあるという。こうした状況を解決するには、一番はコロナの収束だろうが、対応で課題と感じていることはあるのだろうか。こちらも伺った。
感染症の対策チームを作るべき
ーーコロナ対応で課題と感じるところはある?
病院単体だと対応に限界があるので、複数の病院が役割分担して対応するべきと思いますが、現状はその仕組みがない状況です。どこが司令塔となるのか、どの病院がどのような役割を担えるのかという取り決めはするべきだと思います。その上で、症状の程度や感染の広がり方によって、病院の役割などを決めておくことも必要だと思います。
例えば、災害対策だと災害拠点病院があって、災害派遣医療チームが派遣されますが、そうしたこともできていません。感染症の患者を地域の外から受け入れるのは難しいところがあるので、できるとすれば人員の派遣だと思います。感染症時のチームが各地域で作られ、訓練されていれば、指令を出して助けることもできると思います。
ーー一般市民に呼びかけたいことはある?
新型コロナの対応に追われ、通常の医療が維持できなれば、助けられる患者が助けられなくなる可能性もあります。そうしないためには、感染拡大を抑えることが一番です。窮屈かもしれませんがしばらくは感染防止の意識や行動を強く意識していただければと思います。
また、医療従事者も感染対策はしているので、差別や偏見を向けるのではなく、普通の人と同じように接してほしいと思います。医療従事者は頑張っていますが、心が折れそうにもなっています。国民一人一人ができることをして、困難な状況を克服できればと思います。

経営状況も苦しいが、医療従事者たちも苦しい状況に置かれている。病院側の負担をこれ以上増やさないように、一人一人が改めて、感染予防に努めることが大切ではないだろうか。
【関連記事】
コロナ対応と偏見で「身も心も疲弊してきている」…声明発表した看護師団体が伝えたい“3つのお願い”






